
da esantarelli | Giu 16, 2025 | News
Questo è un argomento che mi sta particolarmente a cuore. Ogni giorno incontro pazienti che lamentano disturbi all’articolazione temporo mandibolare (ATM).
Questi disturbi possono limitarsi ad un fastidio passeggiero, ma per molte persone si trasforma in un disturbo invalidante, che limita seriamente le attività di ogni giorno. Gesti semplici come mangiare una mela, parlare più del solito o sbadigliare possono risultare dolorosi o difficili. Nei casi più gravi, l’apertura della bocca si riduce, e a ciò si aggiungono click articolari, blocchi e mal di testa ricorrenti.
Chi soffre di disturbi all’ATM spesso sperimenta un dolore cronico alla mandibola, al volto e al collo, che può peggiorare con la masticazione.
Se leggendo queste righe ti riconosci, riconosci in questi sintomi una certa familiarità sappi che NON è tutto nella tua testa.
I disturbi dell’ATM possono togliere energia vitale, compromettere la qualità del sonno ed essere fonte di stress e irritabilità.
La disfunzione dell’ ATM è molto più di un “doloretto” alla mandibola: può diventare un ostacolo significativo nelle relazioni, nel lavoro e nella qualità della vita.
Molte persone che soffrono di dolori alla mandibola, rigidità articolare o fastidi durante la masticazione non immaginano che dietro a questi disturbi potrebbero esserci degli ormoni: gli estrogeni.
Gli estrogeni, noti soprattutto per il loro ruolo nel ciclo riproduttivo femminile, hanno effetti profondi anche sui tessuti articolari. Uno dei bersagli meno conosciuti è proprio l’ATM, la piccola e sofisticata articolazione che ci permette di parlare, mangiare, ridere.
Con questo articolo vi spiego in modo semplice come gli estrogeni possono contribuire ai disturbi dell’ATM ma soprattutto perché l’ATM è così sensibile agli ormoni.
L’ATM è composta da strutture molto dinamiche: cartilagine articolare, disco fibrocartilagineo, legamenti di sostegno, capsula articolare.
Questi tessuti contengono recettori per gli estrogeni (ERα e ERβ), veri e propri “sensori molecolari” che permettono agli ormoni di modulare metabolismo, risposta infiammatoria e percezione del dolore.
Quando i livelli di estrogeni oscillano — durante il ciclo mestruale, in gravidanza, perimenopausa, menopausa o per motivi terapeutici — anche l’ATM può risentirne.
Non va dimenticato inoltre che cartilagine e disco articolare, hanno una bassa capacità rigenerativa. Questo rende l’ATM particolarmente vulnerabile ai cambiamenti metabolici indotti dagli estrogeni.
Ma come gli estrogeni influenzano l’articolazione?
Regolando l’infiammazione
Gli estrogeni svolgono un ruolo complesso: in condizioni fisiologiche proteggono dalla degenerazione; in caso di oscillazioni importanti o livelli cronicamente elevati, possono stimolare la produzione di enzimi degradativi (MMP-9 e MMP-13), che degradano la matrice extracellulare della cartilagine.
Il risultato? Un ambiente articolare più vulnerabile, che può facilmente sviluppare sinovite e dolore.
Modificando la percezione del dolore
Gli estrogeni agiscono anche a livello del sistema nervoso periferico e centrale. Livelli fluttuanti di estrogeni possono aumentare l’espressione dei recettori del dolore (nocicettori) e abbassare la soglia di attivazione del dolore.
Questo meccanismo spiega perché molte donne sperimentano fasi di aumento dei sintomi dell’ATM in coincidenza con alcune fasi del ciclo o della vita ormonale.
Alterando la biomeccanica articolare
Gli estrogeni influenzano anche la sintesi di collagene e la stabilità dei legamenti. Alti livelli possono portare a maggiore lassità legamentosa e instabilità dell’articolazione. Bassi livelli (come in peri e menopausa) riducono l’idratazione dei tessuti e favoriscono la degenerazione fibrocartilaginea.
Il risultato è una ATM più instabile o più fragile, predisposta a click, blocchi e dolore.
Queste informazioni permettono di capire perché le donne sono più colpite dai disturbi dell’ATM.
Le statistiche parlano chiaro: circa il 70-80% delle persone con disfunzioni all’ ATM sono donne.
Questo è dovuto a diversi fattori:
Il ciclo mestruale comporta fluttuazioni estrogeniche marcate: il picco ovulatorio e la fase premestruale sono spesso associati a un peggioramento dei sintomi.
La gravidanza comporta livelli elevatissimi di estrogeni, che possono favorire lassità legamentosa e infiammazione.
La menopausa comporta un crollo estrogenico che aumenta il rischio di degenerazione articolare e dolore cronico.
Inoltre, alcune condizioni endocrine, come la sindrome dell’ovaio policistico (PCOS), che alterano l’equilibrio estrogeno-progesterone, sono associate a una maggiore incidenza di disordini temporo-mandibolari.
Anche il patrimonio genetico può giocare un ruolo: polimorfismi dei geni che codificano i recettori per gli estrogeni (ERα) possono aumentare la vulnerabilità individuale ai disturbi dell’ATM.
Sapere che gli ormoni influenzano l’ATM ci consente di adottare strategie di gestione più personalizzate e consapevoli.
Alla moltitudine di mie pazienti donne che soffrono di disturbi all’ ATM suggerisco sempre di tenere un diario dove elencare con precisione il giorno ed i sintomi: permetterà di riconoscere eventuali correlazioni tra i disturbi ATM e le fasi ormonali.
La cosa più importante per chi soffre di questi disturbi è la risoluzione dei sintomi e questo è ottenibile attraverso un percorso multidisciplinare e collaborativo tra varie figure professionali: odontoiatri specializzati in gnatologia, endocrinologi, terapisti del dolore, fisiatri e ginecologi. La ricerca sta studiando sempre più attentamente il ruolo degli ormoni e dei modulatori selettivi dei recettori estrogenici come possibile supporto integrato nella gestione delle disfunzioni dell’ATM.
Nel caso dell’articolazione temporo-mandibolare, gli estrogeni rappresentano un “filo invisibile” che lega biologia articolare e percezione del dolore.
Riconoscere questi legami aiuta a non banalizzare i sintomi, a individuare soluzioni su misura e, soprattutto, a offrire una visione più completa e attenta verso coloro che soffrono di disturbi talvolta invalidanti.
Concludo questo articolo con un pensiero per tutte le donne che ho incontrato che incontro e incontrerò negli studi dove collaboro e non solo. Donne stanche, esauste e rassegnate. Donne che mi raccontano i giri infiniti fatti fra professionisti non preparati, che invece di sostenerle, comprenderle e aiutarle ad uscire dalla situazione le fanno sentire sbagliate sostenendo che è una questione psicosomatica, mentale, di stress o ansia.
A tutte voi dico che “Non è tutto nella vostra testa. Non siete sole. Non è un caso se i vostri sintomi variano con i cambiamenti ormonali. Esiste una base scientifica. Ascoltare il corpo è il primo passo verso il benessere.”
Riconoscerne l’impatto, prenderla sul serio e agire possono fare la differenza tra convivere con un peso o riprendere il controllo del proprio benessere.
Comunicate apertamente alla vostra igienista di fiducia il disagio che state vivendo, vi potrà sostenere e soprattutto indirizzare ad un odontoiatra preparato al quale dovrete raccontare non solo i sintomi che provate ma anche la vostra storia ormonale: ciclo, uso di contraccettivi, gravidanza, perimenopausa, menopausa, terapia ormonale sostitutiva…
Un professionista della salute orale competente ed esperto considererà attentamente l’assetto ormonale in fase di anamnesi e valutazione clinica dei disturbi dell’ATM e troverà per voi la risoluzione migliore!
Non dimenticate mai:
“Ogni sintomo ha una ragione e ogni storia merita ascolto.”

da esantarelli | Gen 9, 2025 | News
Avere i denti bianchi è un desiderio che pochi non hanno. Attraverso lo sbiancamento dentale professionale si possono ottenere eccellenti risultati. Permettetemi di fare chiarezza su questo argomento molto dibattuto e spesso oggetto di affermazioni non esatte.
Il colore dei denti è determinato dalla dentina, il tessuto appena sotto lo smalto dentale ed è una caratteristica che ereditiamo. Se siamo fortunati ereditiamo una dentina chiara altrimenti possiamo valutare di schiarirla attraverso lo sbiancamento dentale ma prima di spiegarvi le tecniche per ottenere il colore ideale vi racconto cosa sono le ‘discromie’.
Le discromie dentali si dividono in due gruppi: estrinseche ed intrinseche.
Le discromie estrinseche si formano sulla superficie esterna del dente. L’eziologia di queste è multifattoriale ma ciò che le determina è legato alle sostanze che entrano in contatto con la superficie stessa del dente. Appartengono a questa categoria le discromie causate da nicotina, tabacco, da particolari alimenti e bevande come caffè, tè, vino rosso ma anche da alcuni principi attivi contenuti in farmaci o integratori alimentari, inclusi alcuni presenti in dentifrici e collutori come la clorexidina (questo principio attivo è utilizzato in determinate situazioni cliniche, esempio in caso di infiammazione gengivale o estrazione dentale, sarà sempre un professionista a prescriverla e dare le indicazioni di utilizzo corrette onde evitare la comparsa di discromie).
Anche la placca dentale, il tartaro ed i batteri cromogeni sono causa di discromia estrinseca. Queste discromie si eliminano solo attraverso una seduta di igiene orale professionale. Non esistono prodotti in grado di eliminarle o sbiancarle.
Le discromie intrinseche invece sono all’interno dello smalto, nella superficie più profonda del dente. Queste si dividono in discromie intrinseche pre-eruttive e post-eruttive.
Quelle pre-eruttive si formano durante lo sviluppo dei tessuti che compongono il dente, il dente erompe nella cavità orale con la discromia. Le cause sono multifattoriali ed alcune non hanno ancora una causa precisa, altre sono determinate dall’assunzione di farmaci nel corso della gravidanza o nei primi anni di vita del bambino.
Alcuni esempi di queste discromie sono l’amelogenesi imperfetta, la dentinogenesi imperfetta, la fluorosi, l’iperbilirubinemia congenita, l’ipoplasia dello smalto.
Le discromie intrinseche post-eruttive si formano dopo che il dente erompe nella cavità orale. Possono avere varie cause: un trauma, una carie profonda, materiali utilizzati un tempo per le otturazioni (in particolare l’amalgama d’argento), le white spot causate da placca batterica ma anche, semplicemente, l’invecchiamento del dente caratterizzato da uno smalto più sottile che lascia intravedere la dentina sottostante.
Alcune di queste discromie sono risolvibili con la tecnica dello sbiancamento dentale, altre hanno la necessità di associare più tecniche.
I principi attivi ad oggi ritenuti in grado di penetrare nei tessuti del dente e schiarirlo sono il perossido di idrogeno ed il perossido di carbamide. Queste sostanze possono essere presenti anche in prodotti da banco come dentifrici, collutori, pennellini o strisce ma la legislazione vieta che la concentrazione sia superiore allo 0,1%.
In poche parole, non servono a nulla, la concentrazione è troppo bassa per permettere lo schiarimento della dentina. Percentuali superiori allo 0,1% possono essere utilizzate e vendute solo presso uno studio odontoiatrico.
Rispondo subito alla domanda che mi viene fatta sempre riguardo al trattamento sbiancante: rovina i denti? NO. Se vi è stato detto di si dà un professionista probabilmente non aveva approfondito l’argomento oppure non sapeva come fare lo sbiancamento dentale. Sono ormai numerosi gli studi che dimostrano che non vi sono danni legati allo sbiancamento dei denti.
Il suggerimento che vi do è quello di trovare professionisti preparati che utilizzano prodotti certificati con il giusto ph.
Esistono due sistemi di sbiancamento professionali: l’ambulatoriale e il domiciliare.
Lo sbiancamento ambulatoriale si fa presso lo studio odontoiatrico e si utilizzano concentrazioni elevate di perossido di idrogeno. Possono essere utilizzati sistemi acceleranti come lampade led o laser ma non sono necessari e soprattutto non determinano il risultato finale. L’organo mediatico promette attraverso questo sistema un risultato fino a 10 tonalità di schiarimento. Non è così. È pura illusione.
Lo sbiancamento domiciliare, come si intuisce si fa a casa. È sempre una tecnica professionale che prevede la realizzazione di mascherine fatte su misura nelle quali viene inserito il prodotto a base di perossido di carbamide. Generalmente vengono indossate durante la notte. In base al colore di partenza possono servire dalle 10 applicazioni in su.
Questa tecnica è la mia preferita, è quella che mi ha permesso in tutti questi anni di risolvere casi di discromie molto complesse.
Esiste un sistema chiamato di ‘sbiancamento’ molto popolare che viene fatto nella stessa seduta di igiene professionale. Generalmente viene applicato il prodotto per 10 minuti con l’ausilio di una lampada. Non vi è nulla di sbagliato nell’eseguirlo. L’importante è comprendere che non ha il potere di sbiancare i denti, può aumentare la luminosità per un breve periodo.
L’ipersensibilità dentinale è l’effetto più riscontrato durante il trattamento. La sensazione può essere quella di avvertire fitte localizzate ad alcuni denti o fastidio mangiando e bevendo cose troppo calde o fredde. Questo fenomeno è evitabile con dei protocolli pre-sbiancamento.
Con questo articolo ho voluto trasmettervi delle informazioni importanti per migliorare il vostro sorriso. Se questo è il vostro desiderio vi suggerisco di trovare un professionista preparato in questa materia, che possa esaminare attentamente le caratteristiche della discromia e se vi sono lesioni dello smalto.
Non esiste un protocollo standarizzato. Va studiato e cucito su misura in base alle caratteristiche singole di ogni paziente. Questo renderà possibile stabilire il protocollo più idoneo che include la preparazione con sistemi desensibilizzanti e/o remineralizzanti e se necessarie l’associazione di tecniche come la microabrasione o l’applicazione di resine infiltranti.
da esantarelli | Gen 3, 2025 | News
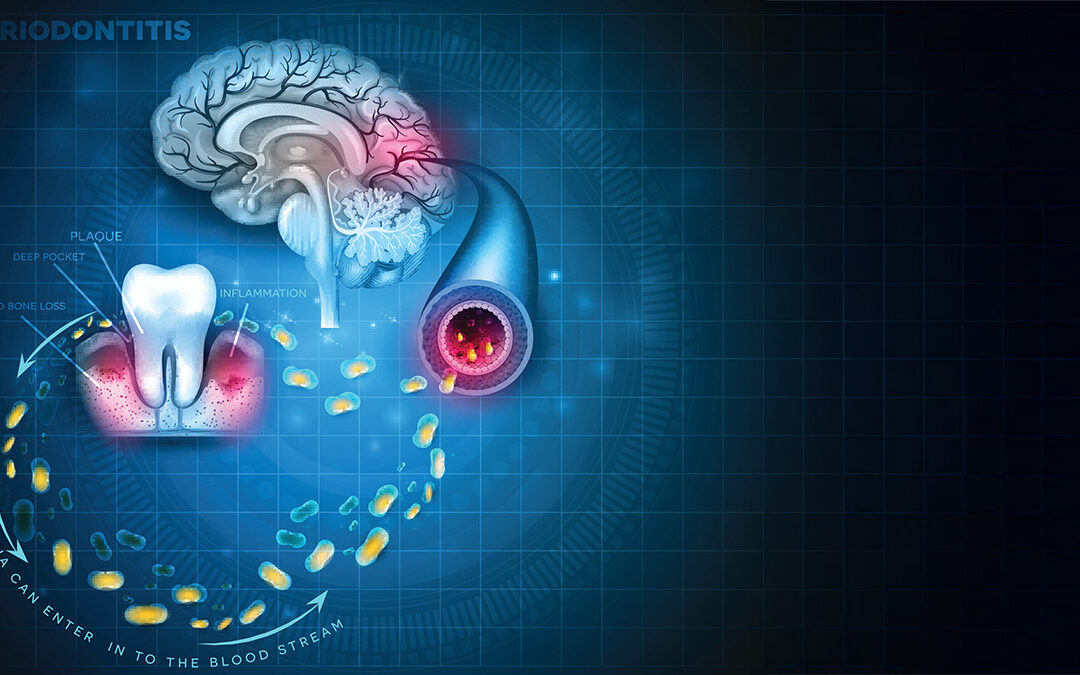
‘L’ Organizzazione Mondiale della Sanità nella “Resolution on Oral Health”, approvata il 21 gennaio del 2021, riconosce la salute orale come parte integrante del benessere generale della persona.’ Questa storica decisione finalmente riconosce ufficialmente la stretta correlazione fra salute orale e salute sistemica.
Un esempio che aiuta a capire l’importanza di questo prezioso riconoscimento è la PARODONTITE. Per quanto sia una malattia infiammatoria localizzata nella bocca, è anche correlata alla salute di tutto il corpo.
Con l’aumento dell’infiammazione sistemica ed il passaggio di batteri dal cavo orale al circolo sanguigno, può essere associata ad alcune malattie infiammatorie croniche. Pensa che la parodontite è associata a ben 57 condizioni sistemiche: diabete, malattie cardiovascolari e pressione arteriosa, morbo di Alzheimer, artrite reumatoide, obesità, complicanze ostetriche, ecc.
Descrivo in questo articolo la stretta correlazione con il diabete.
La parodontite ed il diabete hanno un legame bidirezionale: chi ha il diabete si può ammalare più facilmente di parodontite e viceversa chi ha la parodontite si può ammalare più spesso di diabete.
Controllare la parodontite significa garantire un miglior controllo glicemico nei pazienti affetti da diabete. L’evidenza scientifica dimostra che le forme più gravi di parodontite influiscono negativamente sul controllo glicemico nel diabete e nella glicemia in soggetti non diabetici.
Tieni ben a mente che:
- La parodontite è una delle complicazioni più comuni del diabete
- Il diabete si associa ad un aumento di gengivite e parodontite
- Una cattiva salute gengivale potrebbe anticipare lo sviluppo del diabete
- Il rischio per un diabetico di ammalarsi di parodontite è 2 o 3 volte maggiore.
Inoltre, la parodontite può essere responsabile della comparsa di complicazioni associate con il diabete come la retinopatia, la neuropatia e le malattie cerebrovascolari e cardiovascolari. Se soffri di diabete, il tuo organismo non è resistente verso le infiammazioni. Inoltre, l’infiammazione implica maggiore resistenza all’azione dell’insulina, e questo implicherà un peggior controllo della glicemia.
Esiste una diretta relazione fra gravità ed estensione della parodontite e peggioramento del controllo glicemico. Il diabete provoca una forte risposta infiammatoria e questo accelera la distruzione dei tessuti parodontali.
Un diabetico con parodontite avanzata corre 3 volte più rischi di mortalità cardiorenale rispetto a un diabetico senza parodontite, e le malattie renali terminali sono 5 volte più frequenti.
La prevenzione della parodontite è un ottimo modo per controllare l’influenza negativa che questa malattia può provocare in chi è diabetico.
Ricorda sempre che a salute del cavo orale deve essere parte integrante del trattamento del diabete!
da esantarelli | Dic 22, 2024 | News
Hai ma sentito parlare di parodontite? È di piorrea?
Stiamo parlando della stessa patologia, conosciuta dalla maggioranza con il nome di piorrea, la temuta piorrea: malattia che fa cadere i denti.
Il nome corretto è parodontite: malattia infiammatoria irreversibile che colpisce l’organo parodontale, l’organo che sostiene i nostri denti senza farli muovere ed è formato da 4 componenti: osso, cemento radicolare, legamento parodontale, gengiva.
La gengiva è l’unica parte di questo organo visibile ai nostri occhi, gli altri componenti sono al di sotto di essa.
La parodontite è sempre preceduta da una gengivite.
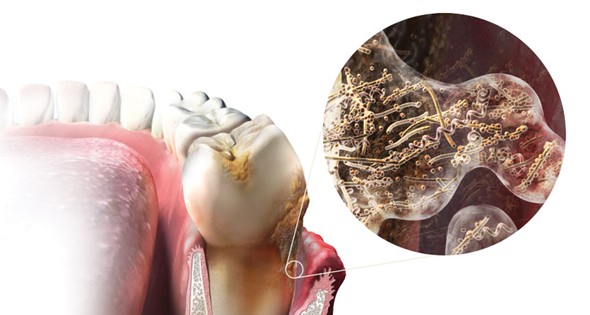
La causa principale della parodontite è la placca, una pellicola batterica che si forma costantemente sui nostri denti.
I batteri producono tossine che, a seconda della reazione del nostro organismo, colpiscono inizialmente la gengiva per poi estendersi all’osso. La causa che scatena la parodontite è quella batterica ma è necessario che il soggetto sia anche suscettibile a sviluppare una forte risposta infiammatoria.
La suscettibilità è normalmente genetica e si manifesta come una maggiore tendenza all’infiammazione. Il soggetto suscettibile che sviluppa la parodontite tende ad iper reagire allo stimolo batterico, il che determina una forte infiammazione che distrugge le gengive, l’osso e il legamento che circondano il dente.
Il 47% della popolazione sopra i 35 anni, quasi 1 adulto su 2, è suscettibile a sviluppare la parodontite. Esistono anche fattori legati allo stile di vita, come il tabagismo o lo stress, che predispongono allo sviluppo di patologie parodontali. Inoltre una serie di patologie e stati fisiologici favoriscono lo sviluppo della parodontite come il diabete, l’obesità, l’osteoporosi, la gravidanza.
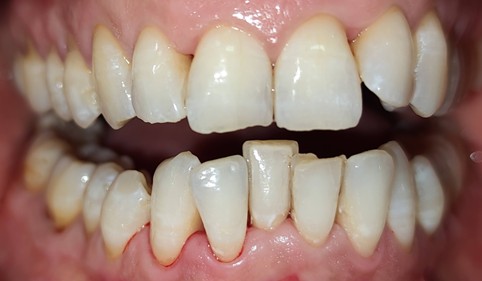
Nei soggetti più suscettibili l’accumulo dei batteri contenuti nella placca dentale determina una forte risposta infiammatoria a livello gengivale formando le tasche gengivali. Nelle tasche gengivali i batteri proliferano indisturbati e innescano una risposta infiammatoria sempre più elevata tale da distruggere i tessuti parodontali con conseguente riassorbimento dell’osso. La presenza di tasca gengivale è espressione di patologia parodontale. Questo processo degenerativo, se non arrestato, provoca la perdita del dente.
La perdita dei denti comporta varie problematiche: funzionali (disturbi masticatori, digestivi e posturali), fonatorie (disturbi della voce, difficoltà a pronunciare correttamente alcune parole), estetiche, quest’ultime agiscono a livello psicologico e sociale, provocando disagio e perdita dell’autostima e, in definitiva, della qualità di vita.
I SINTOMI DELLA PARODONTITE
- Sanguinamento gengivale
- Gengive infiammate e arrossate
- Dolore gengivale
- Sensibilità dei denti al caldo o al freddo durante l’assunzione di cibi o bevande
- Gengive ritirate
- Aumento dello spazio fra i denti o cambiamento di posizione
- mobilità dentale
- Alitosi
- Sensazione di sapore amaro o metallico in bocca
- Comparsa di pus fra i denti e le gengive
Non ignorare questi sintomi, anche se non hai dolore. Negli stadi iniziali non è sempre manifesto il dolore. Rivolgiti subito ad uno studio di professionisti preparati nella diagnosi e nel trattamento della malattia parodontale.
Oggi possediamo tutti gli strumenti per arrestare il processo della malattia, dipende però da te. Dalla tua volontà di non trascurare i primi campanelli d’allarme e correre al riparo!
da esantarelli | Dic 14, 2024 | News
Quando lavi i denti o quando mordi una mela o qualsiasi altro alimento ti sanguinano le gengive?
Oppure hai un sanguinamento spontaneo, avverti un sapore di sangue in bocca o vedi sangue sul cuscino al risveglio? Se la risposta è SI leggi attentamente questo articolo.
Avere le gengive che sanguinano, anche saltuariamente, non è normale. Il sanguinamento è indice di patologia. L’unico sanguinamento fisiologico che non deve preoccupare è quello del ciclo mestruale. Purtroppo il sanguinamento non da dolore, e la cultura del nostro paese è ancora quella che avere le gengive che sanguinano sia normale, sia una predisposizione, ‘l’ho ereditato da mia mamma che aveva le gengive deboli’ questa è l’affermazione che mi sono sentita ripetere maggiormente nella mia professione.
Le gengive che sanguinano sono il campanello d’allarme che ti vuole comunicare che hai la gengivite: malattia che colpisce il parodonto, organo che sostiene il dente. La gengivite è una malattia caratterizzata dall’infiammazione delle gengive, è probabilmente la patologia più diffusa al mondo: quasi tutti hanno avuto almeno una volta nella vita le gengive arrossate, gonfie sanguinanti.
Secondo la classificazione la gengivite si divide in 2 categorie:
- Gengivite indotta da placca batterica
- Gengivite da cause specifiche
La forma più comune è la gengivite da accumulo di placca batterica, conseguenza di una scarsa o scorretta igiene orale domiciliare. Questo è il motivo per cui è una patologia tanto diffusa: la maggior parte della popolazione non riesce a pulire denti e gengive in modo corretto. La presenza di questa placca determina una risposta infiammatoria.
Esistono situazioni in cui la gengivite si sviluppa più facilmente, e anche in assenza di placca, fra queste ci sono le variazioni ormonali alle quali siamo tutti più o meno soggetti, avvengono durante la pubertà, la gravidanza, la menopausa e l’andropausa. Il sesso femminile è più suscettibile a questa gengivite da cause specifiche, ci sono donne che lamentano fastidi gengivali durante il ciclo mestruale.
La gengivite si previene con una corretta igiene orale domiciliare e sedute professionali ogni 6 mesi presso un professionista.
La notizia positiva è che dalla gengivite si può guarire, se diagnosticata in tempo è una malattia reversibile.
Se trascurata può evolvere, nel soggetto suscettibile, in parodontite malattia conosciuta anche con il nome di piorrea o gengivite espulsiva. La parodontite è una malattia non più reversibile, nelle fasi più avanzate porta alla perdita dei denti.
Non abituarti mai al sanguinamento gengivale, al gonfiore e al rossore, rivolgiti ad uno studio competente che sappia ripristinare il tuo stato di salute gengivale.





