
da esantarelli | Gen 12, 2026 | News
Prima di entrare nel dettaglio di questa domanda, è fondamentale chiarire un concetto: il colore dei nostri denti non è qualcosa che “scegliamo” o che dipende da noi, ma è determinato dalla genetica.
Ognuno nasce con un colore di base e con tessuti dentali dalle caratteristiche ben precise.
Cosa determina il colore dei denti?
Quando si parla di colore dentale, spesso si tende a semplificare il concetto, attribuendo allo smalto la responsabilità principale del “bianco” dei denti.
Il colore del dente è il risultato dell’interazione tra dentina e smalto, due tessuti diversi per struttura, composizione e comportamento alla luce.
La dentina: il vero substrato cromatico del dente
La dentina rappresenta il tessuto che determina il colore del dente.
È un tessuto mineralizzato meno cristallino rispetto allo smalto, più ricco di componente organica e caratterizzato da una colorazione che può virare dal giallo al grigio.
Dal punto di vista ottico, la dentina è relativamente opaca e diffonde la luce in modo diverso rispetto allo smalto. Proprio per questo:
- definisce la tonalità
- contribuisce in modo significativo alla saturazione del colore (chroma)
- costituisce il “fondo” su cui si costruisce la percezione cromatica finale
È quindi corretto affermare che ciò che determina il colore del dente è la dentina.
Il ruolo dello smalto: traslucenza e modulazione della luce
Lo smalto, pur essendo il tessuto più esterno, non possiede una vera cromaticità propria.
È altamente mineralizzato e caratterizzato da una marcata traslucenza.
Questa traslucenza consente alla luce di:attraversare lo smalto
- raggiungere la dentina
- riflettersi e tornare all’esterno modulata dal tessuto sovrastante
Lo smalto agisce come un filtro ottico:
- non genera il colore
- lascia trasparire il colore sottostante
- influenza luminosità, brillantezza e profondità visiva
Uno smalto spesso, compatto e ben mineralizzato attenua la componente cromatica dentinale, aumentando il valore, la luminosità.
Al contrario, uno smalto sottile, poroso o demineralizzato amplifica visivamente il colore della dentina, rendendo il dente più scuro o meno brillante.

Da questa immagine è evidente come lo smalto sia un tessuto traslucente: in assenza di dentina sottostante, la sua naturale trasparenza risulta chiaramente visibile.
Capire da cosa dipende il colore dei denti è il primo passo.
Il secondo è sapere che, se desideri cambiare il colore dei tuoi denti, esistono possibilità concrete per migliorarlo.
Ti mostro come attraverso la storia di Giulio che desiderava un sorriso più bianco e luminoso. 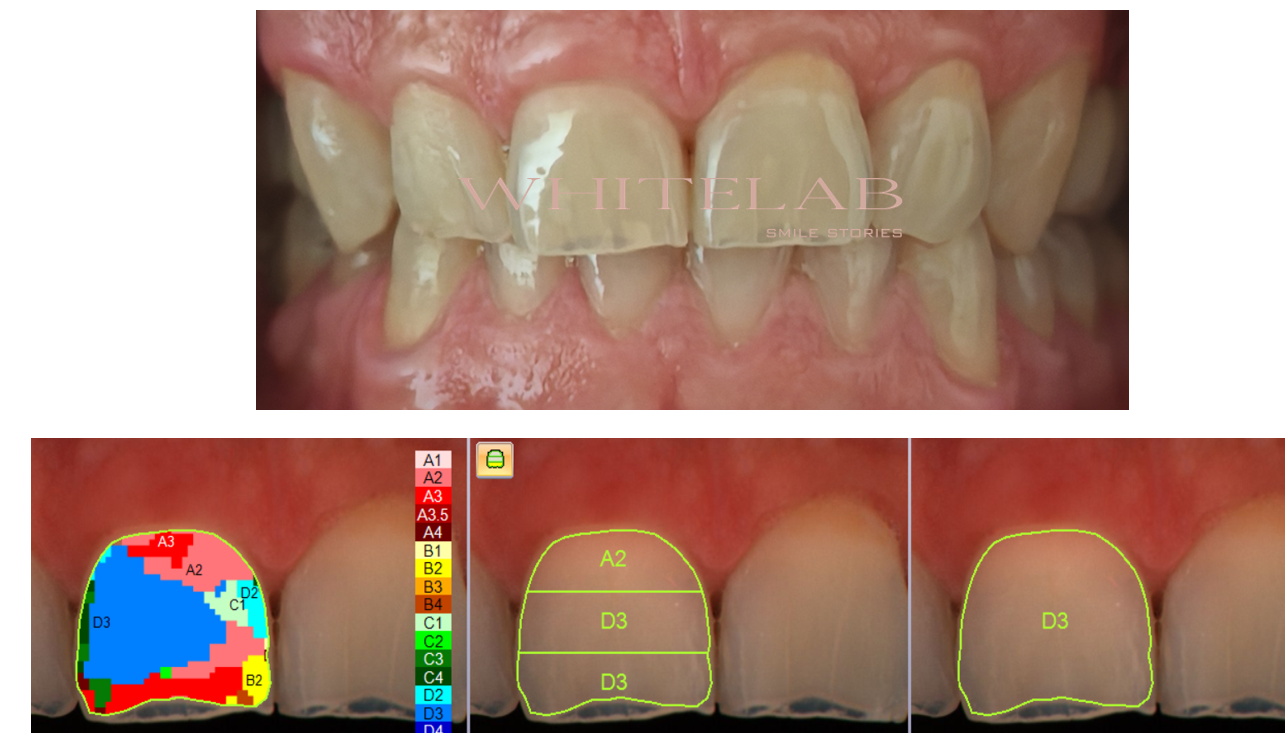
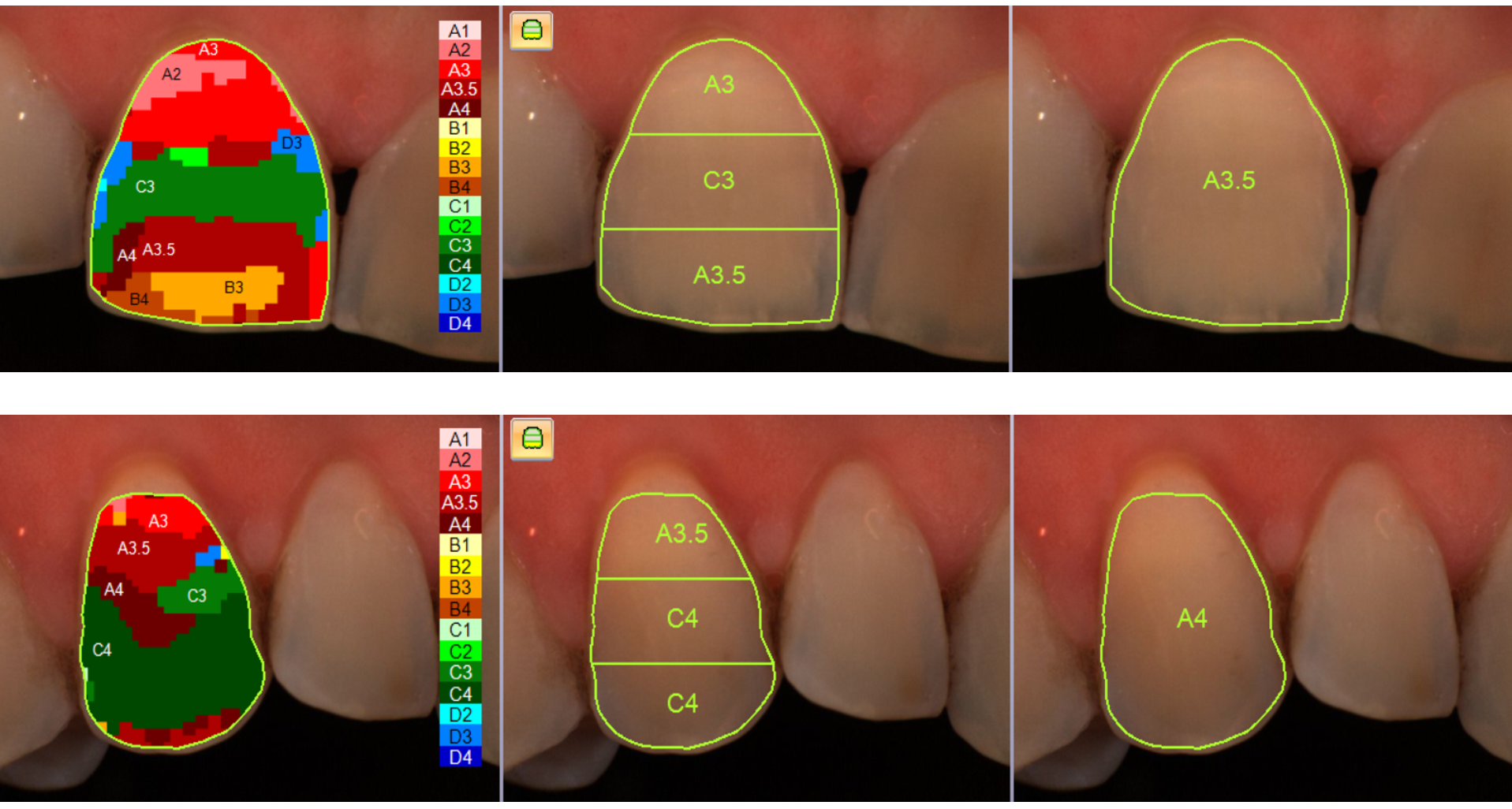
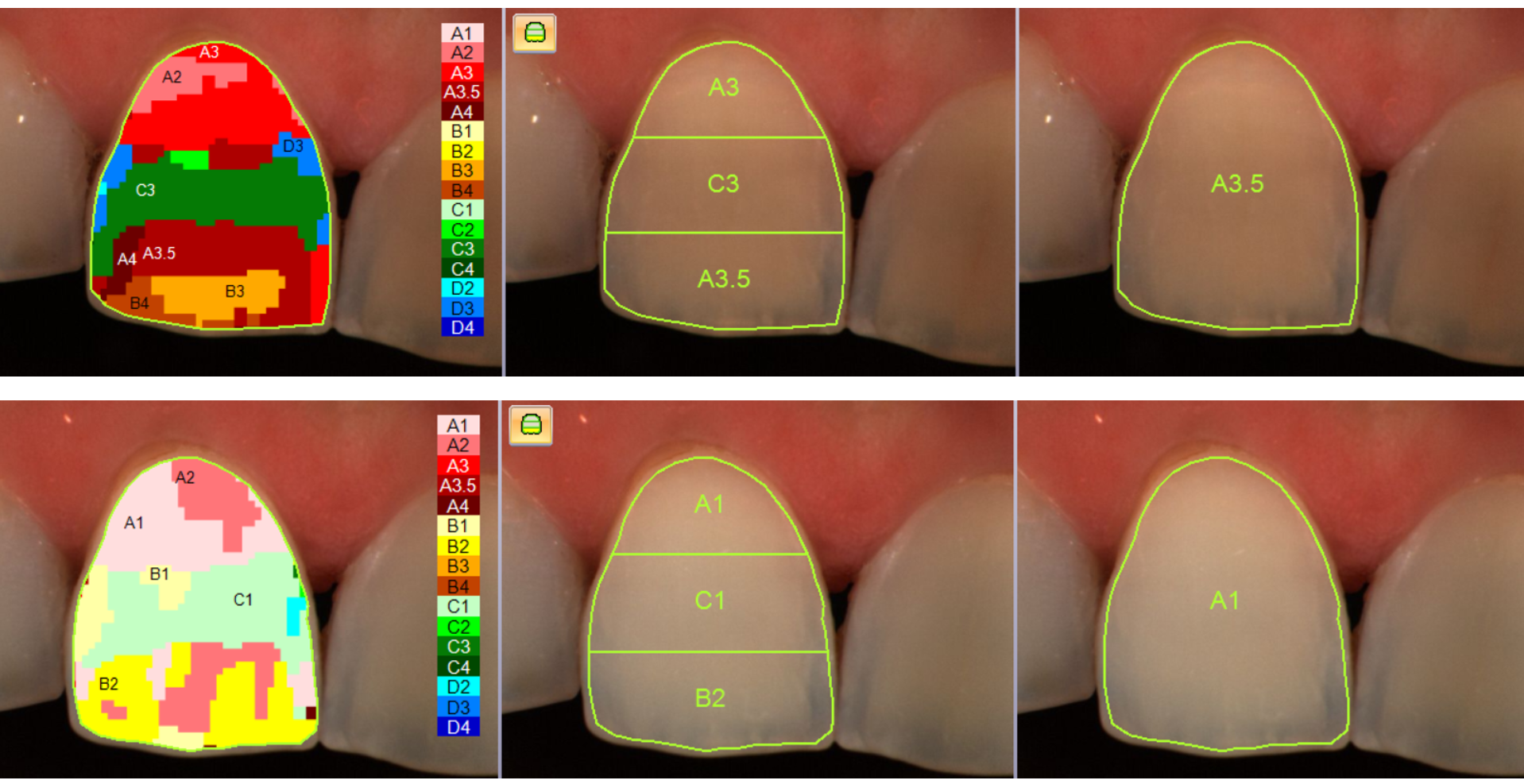
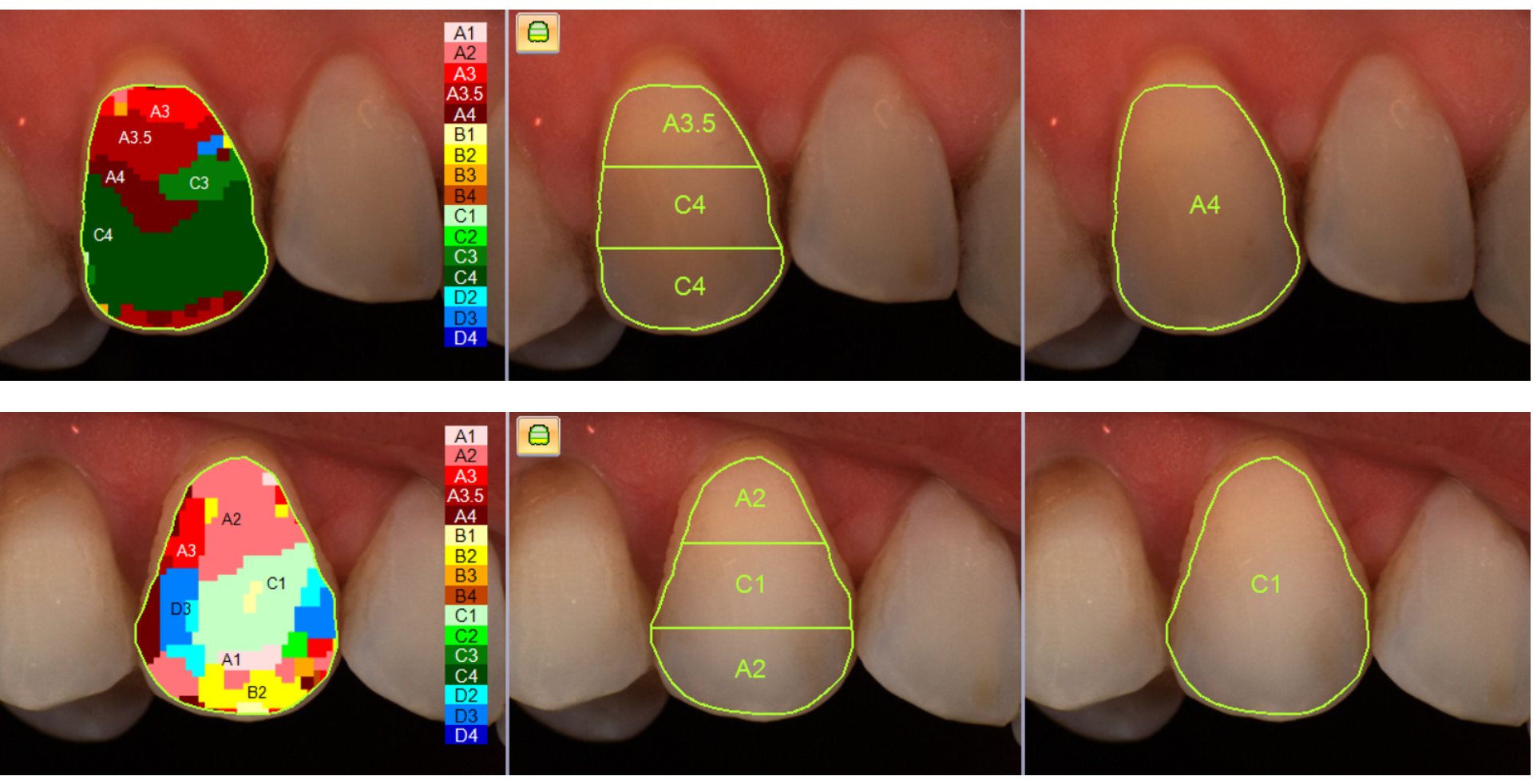
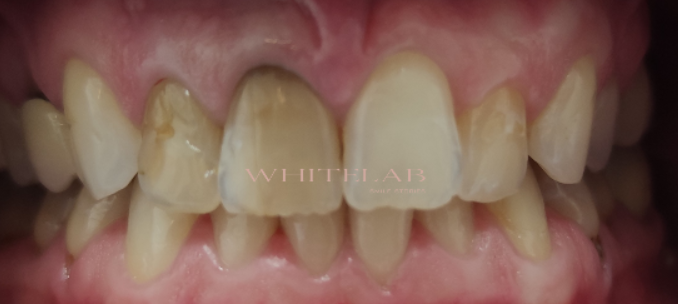
In questo paziente il colore dentale di partenza era un D3.
Per la rilevazione del colore dentale si utilizza una scala cromatica, nella quale la lettera identifica la tinta, mentre il numero indica il croma.
La lettera D identifica una tonalità che tende più al grigio, mentre il numero 3 indica un croma elevato, quindi un’intensità cromatica marcata.
L’obiettivo del trattamento è stato ridurre il croma e aumentare il valore del dente, migliorandone la luminosità in modo armonico e nel rispetto dei tessuti dentali.
Per raggiungere questo risultato ho scelto un protocollo di sbiancamento professionale domiciliare, in quanto consente un controllo graduale e personalizzato del processo di schiarimento, offrendo i risultati più efficaci sia in termini di miglioramento cromatico sia di stabilità del colore nel tempo.
Il paziente ha effettuato il trattamento mediante l’utilizzo di mascherine personalizzate realizzate su misura, all’interno delle quali è stato applicato un gel a base di perossido di idrogeno a bassa concentrazione, secondo un protocollo domiciliare della durata complessiva di 16 giorni.
Questo il risultato: 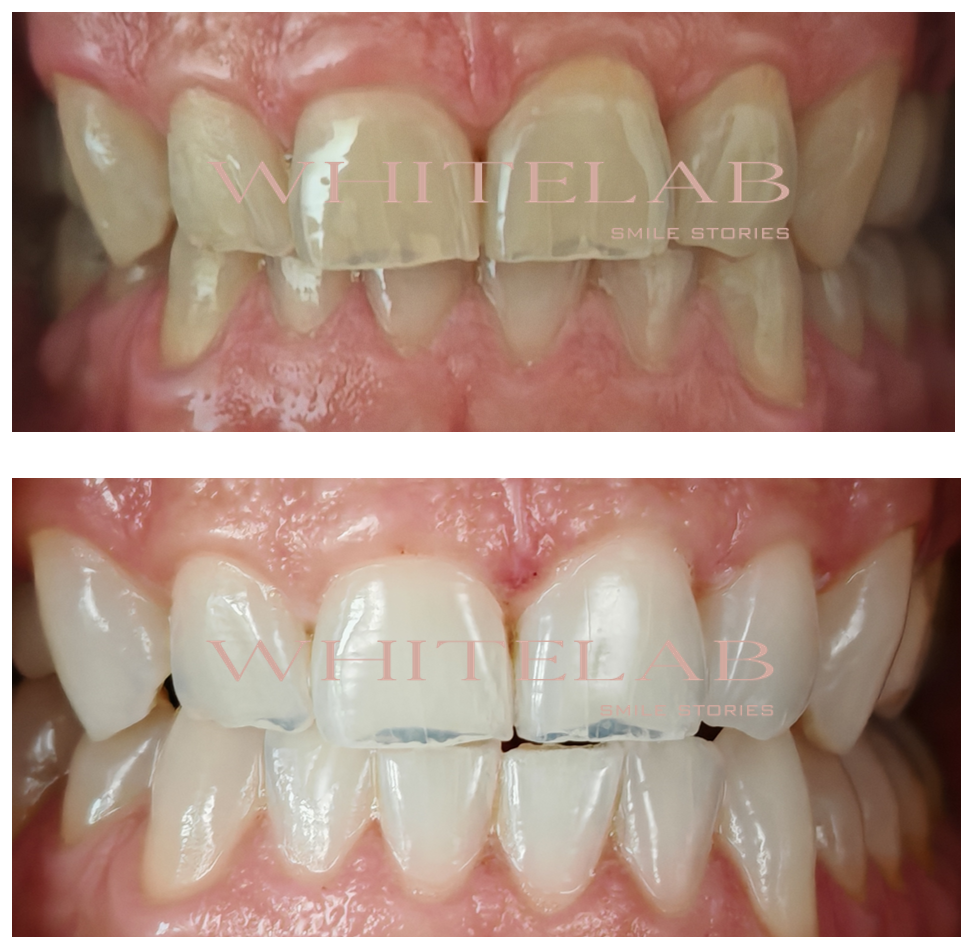
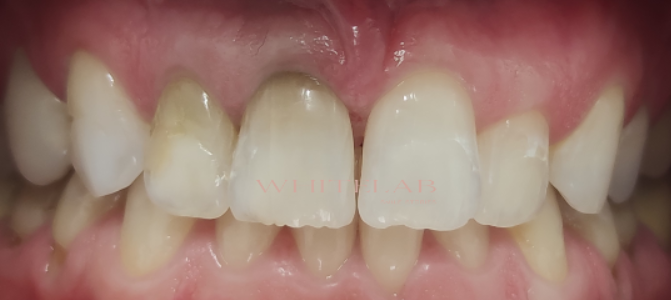
Il risultato finale del trattamento è chiaramente apprezzabile sia dalla documentazione fotografica, che evidenzia il miglioramento significativo ottenuto con il protocollo domiciliare, sia dall’analisi dello spettrofotometro (strumento che consente una valutazione oggettiva del colore).
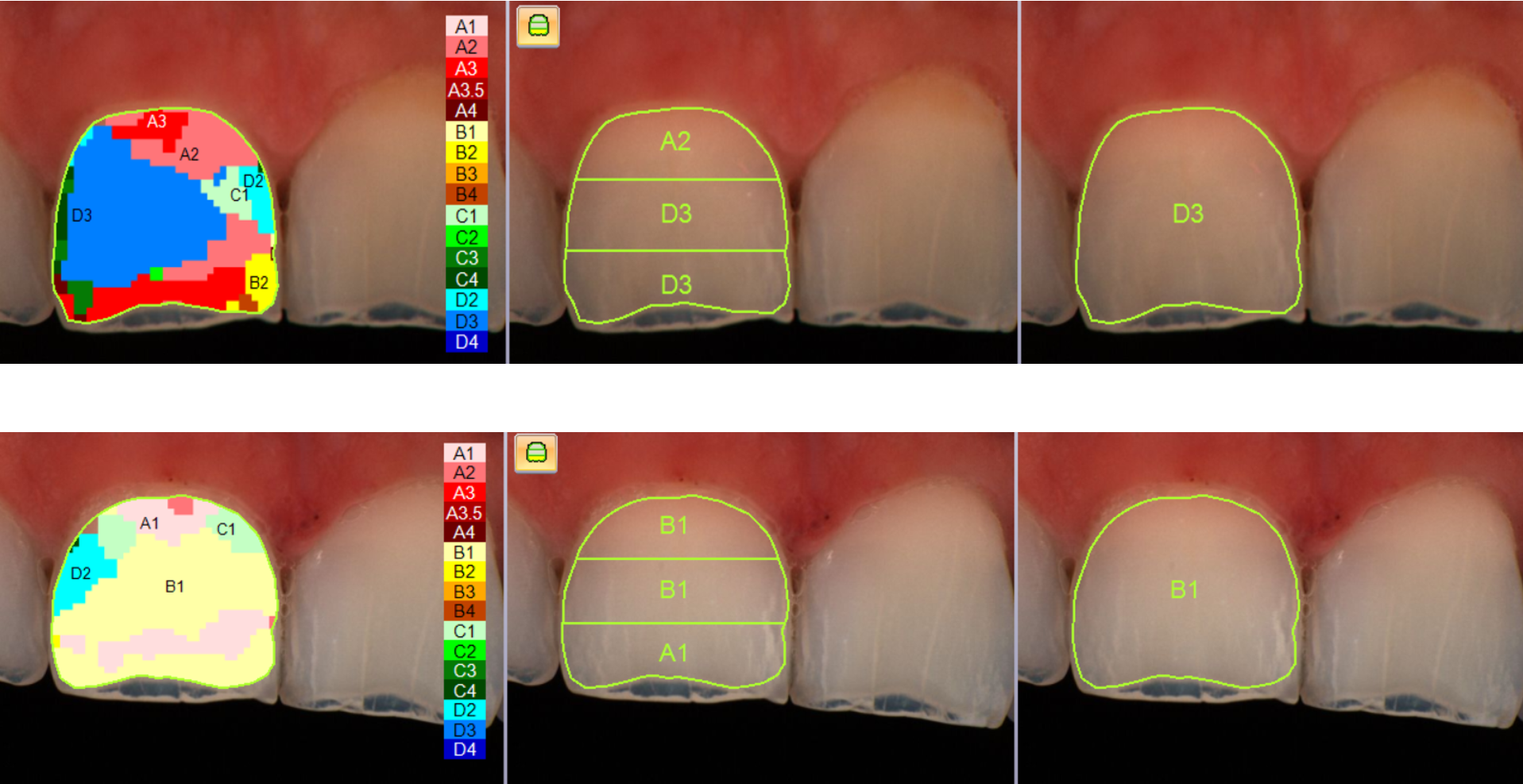
La rilevazione strumentale finale ha mostrato un colore B1, indicando un cambiamento sia della tinta, con il passaggio a una tonalità meno tendente al grigio, sia del croma, oltre a un marcato aumento del valore, responsabile dell’elevata luminosità finale del dente.
A livello dei margini incisali è evidente l’assenza di dentina, motivo per cui queste aree risultano maggiormente trasparenti; a Giulio è stato proposto un successivo trattamento estetico volto a correggere e armonizzare questa condizione.
In conclusione, il colore dentale è un fattore geneticamente determinato: nasciamo con una tonalità di base definita dalle caratteristiche dei nostri tessuti dentali.
Questo non esclude la possibilità di migliorare o modificare il colore, anche in modo significativo, attraverso protocolli di sbiancamento dentale consapevoli.
La condizione fondamentale è che tali protocolli siano studiati e personalizzati in base alle specifiche esigenze cliniche di ogni singolo paziente.
Ogni sorriso racconta una storia. WhiteLab Smile Stories nasce proprio per raccontarle.

da esantarelli | Gen 2, 2026 | News
“Lo sbiancamento dentale non funziona.” È una frase che si sente spesso e che nasce, nella maggior parte dei casi, da esperienze non soddisfacenti. Tuttavia, questa affermazione non è corretta.
Molti pazienti hanno sperimentato protocolli rapidi, ambulatoriali con lampade o laser, che promettono risultati immediati.
Nell’immediato il colore può apparire più chiaro, ma quel risultato non rimane stabile nel tempo. Quasi sempre, dopo poche settimane o qualche mese, si assiste a una recidiva cromatica, con un ritorno del colore verso quello iniziale.
È in queste situazioni che nasce l’idea che lo sbiancamento “non duri” o “non funzioni”.
In realtà, ciò che manca è una strategia personalizzata, costruita sulle reali esigenze cliniche del paziente.
WhiteLab Smile Stories nasce per raccontare storie reali di sorrisi, spiegando non solo il risultato finale, ma il percorso clinico che lo ha reso possibile.
Oggi vi racconto la storia di Arianna.
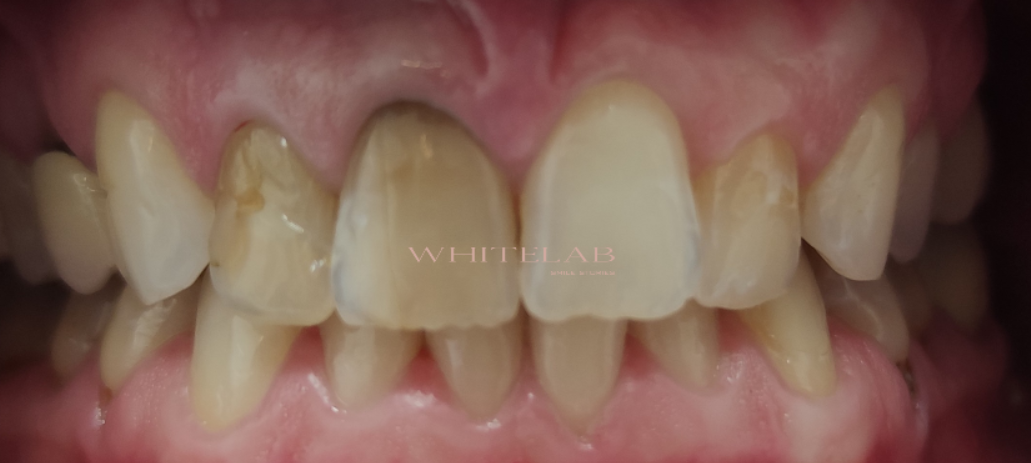
Nel suo caso, il colore iniziale era particolarmente scuro.
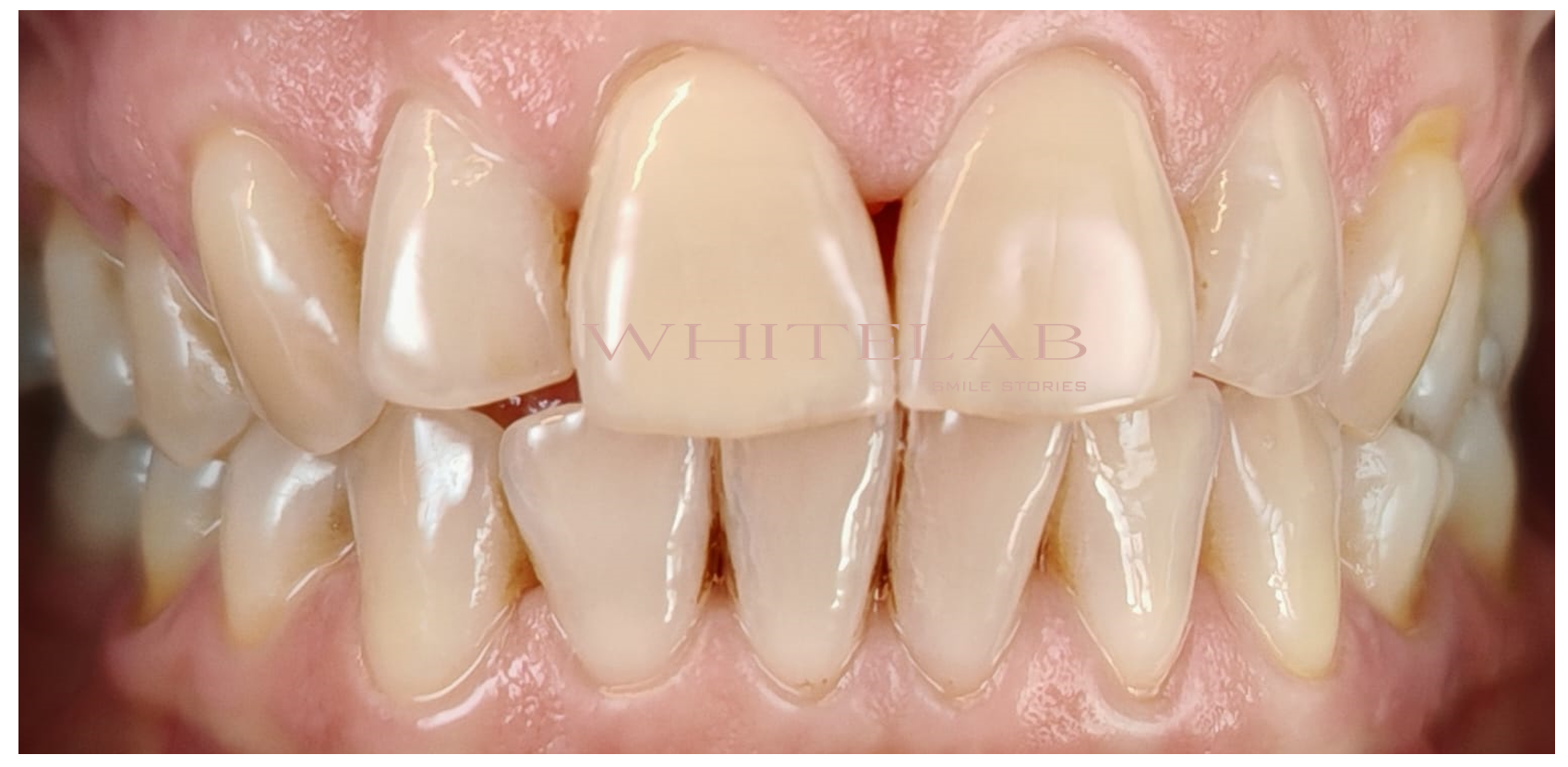
Con un croma pari a 3,5 sul centrale e 4 sul canino.
Per comprendere meglio questo dato, è utile fare una breve spiegazione.
La scala colori più comunemente utilizzata per la rilevazione del colore dentale è una scala che combina lettere e numeri
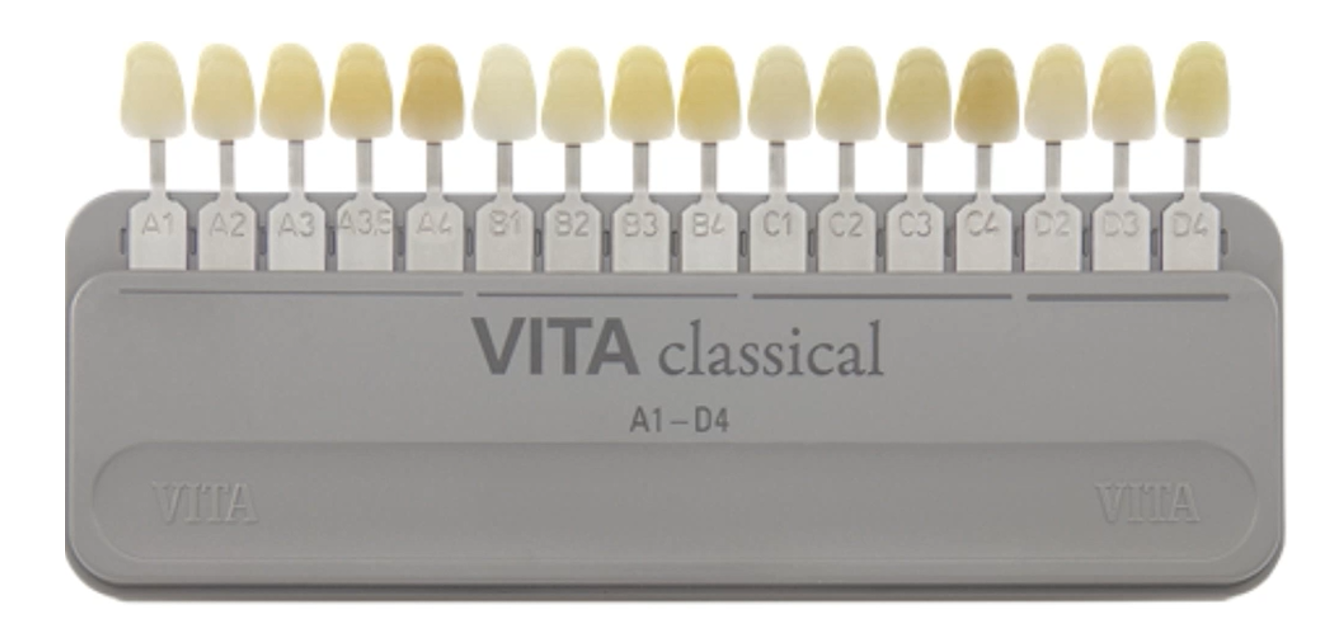
La lettera (A, B, C o D) indica il tono del dente, cioè il colore vero e proprio, mentre il numero indica il croma, ovvero l’intensità di quel colore.
Il croma 1 corrisponde a un colore chiaro, mentre un croma 4 rappresenta il livello di intensità più elevato.
Un croma 3,5, come nel caso di Rosy, indica quindi un colore scuro.
Proprio per questo motivo, l’obiettivo non poteva essere un semplice schiarimento, ma una reale modifica cromatica, ottenibile solo attraverso un protocollo valido e predicibile.
Questo obiettivo era facilmente raggiungibile anche grazie a condizioni favorevoli: smalto in buono stato di salute, assenza di difetti strutturali, colore di partenza uniforme.
Queste caratteristiche rappresentano il punto di partenza ideale per un risultato predicibile.
Un aspetto chiave è stata l’assenza di ipersensibilità dentinale, ottenuta anche grazie ad un protocollo di pre-trattamento (nello specifico ho utilizzato dei principi attivi desensibilizzanti e remineralizzanti) finalizzato a prevenire il principale effetto secondario del trattamento sbiancante.
Il protocollo che ho scelto è stato il domiciliare professionale, con utilizzo di mascherine personalizzate indossate durante la notte per 16 giorni consecutivi.
Arianna all’interno delle mascherine inseriva un prodotto a base di perossido di carbamide al 16%.
Il risultato ottenuto è stato chiaramente visibile: da un croma iniziale particolarmente intenso si è raggiunto un croma saturo pari a 1.
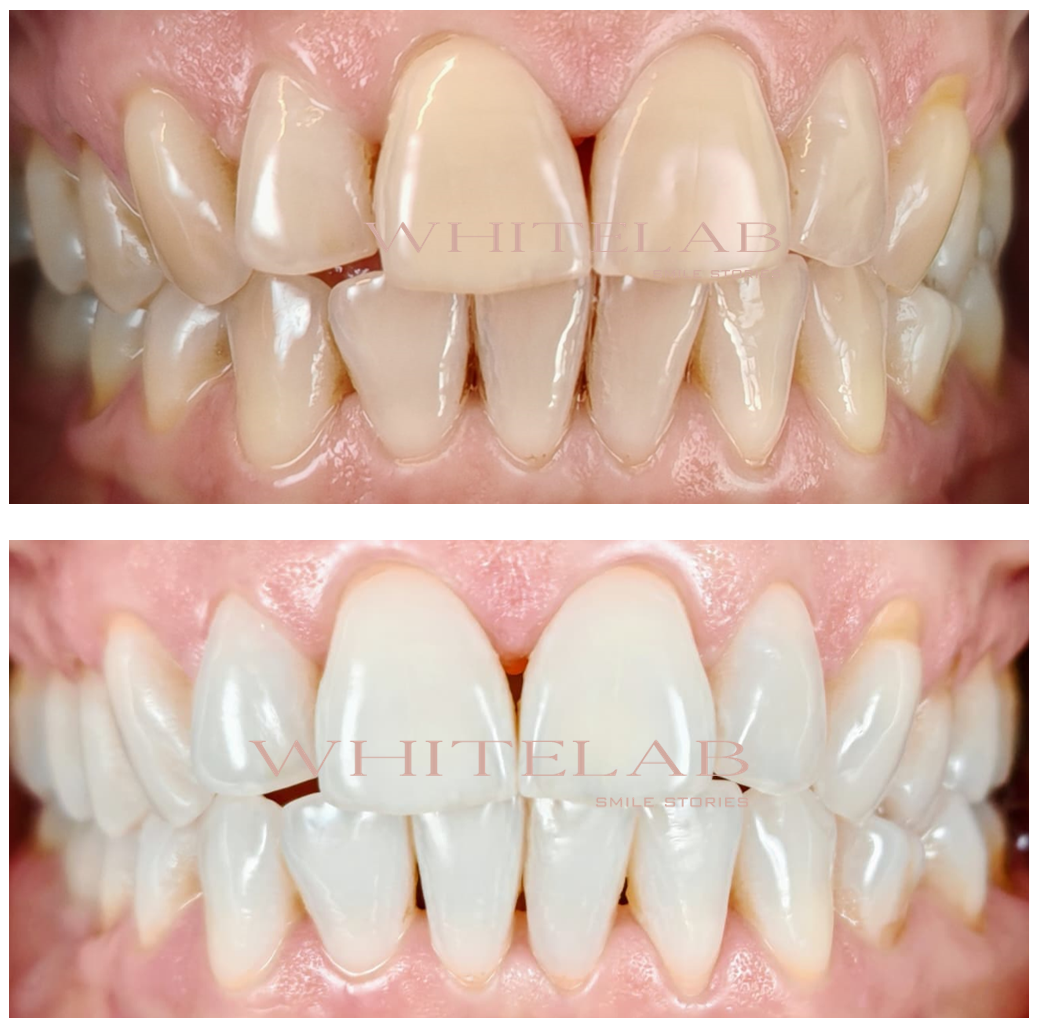
Questo miglioramento è oggettivamente apprezzabile anche dalle immagini dello spettrofotometro (strumento che consente di rilevare il colore dentale in maniera oggettiva, superando i limiti della valutazione visiva soggettiva dell’occhio umano).
Per concludere, affermare che “lo sbiancamento dentale non funziona” non è corretto.
La storia di Arianna dimostra che, quando il trattamento è personalizzato e basato su protocolli predicibili e sicuri, i risultati non solo si ottengono ma durano nel tempo.
Esistono infatti protocolli di mantenimento che consentono di preservare il risultato raggiunto in modo stabile, rendendo il miglioramento del colore dentale una condizione mantenibile negli anni, potenzialmente per tutta la vita. Ma di questo ve ne parlerò un’ altra volta.
Ogni sorriso racconta una storia. WhiteLab Smile Stories nasce proprio per raccontarle.
da esantarelli | Dic 1, 2025 | News
Viviamo in un’epoca in cui l’attenzione è rivolta soprattutto al volto: alla pelle, alle rughe, ai segni del tempo.
Eppure, il primo dettaglio che gli altri percepiscono di noi è il sorriso.
È lui che apre la relazione, che parla prima delle parole. E proprio per questo, avere un sorriso armonioso non dovrebbe essere considerato un lusso, ma un valore e una possibilità per tutti.
Anche per Sabrina.
Lei da tempo non era soddisfatta dell’aspetto dei suoi denti anteriori: due elementi, il centrale e il laterale di destra, esteticamente compromessi e incapaci di dare armonia all’espressione complessiva.

L’occasione per cambiare è arrivata quando si è resa necessaria la sostituzione di un vecchio manufatto protesico, il primo premolare di destra.
È proprio in momenti come questi che molti pazienti decidono di “fare un passo in più” e valutare la possibilità di cambiare l’estetica del sorriso.
Il desiderio di Sabrina era chiaro: voleva un sorriso che le permettesse di ridere liberamente senza vergogna , ma aveva bisogno di un preventivo chiaro che le permettesse di capire se la spesa sarebbe stata affrontabile.
Il preventivo che le è stato proposto riguardava la soluzione più logica — e certamente quella capace di garantire il risultato estetico più prevedibile — ovvero due faccette, una sul centrale e una sul laterale di destra. Il primo step di questa proposta clinica prevedeva uno sbiancamento dentale, necessario per dare luminosità a tutto il sorriso.
Un piano terapeutico corretto, preciso e accompagnato da un preventivo chiaro. Tuttavia, per quel preciso momento della sua vita, quella spesa non era per lei sostenibile.
È inutile dire che ne è rimasta delusa: aveva davvero sperato che quel cambiamento fosse alla sua portata.
È stato proprio in quel momento che abbiamo iniziato a valutare un’altra possibilità.
Con lei sono stata chiara e precisa: la prima proposta era la più logica e quella con il risultato estetico garantito. La seconda, pur percorribile, non poteva raggiungere la stessa perfezione.
È proprio in questi momenti che la chiarezza diventa fondamentale: il paziente ha bisogno di sapere esattamente cosa può aspettarsi dalle alternative, senza promesse irrealistiche. Per questo è indispensabile un linguaggio onesto, preciso e competente, capace di spiegare con trasparenza i risultati possibili e i limiti di ciascun percorso. Solo così si evitano false aspettative e si rimane fedeli a ciò che dovrebbe guidare ogni professionista: l’etica e il rispetto per la persona che abbiamo davanti.
La strada alternativa proposta riguardava lo sbiancamento dentale.
Ho spiegato a Sabrina in cosa consistesse questo tipo di trattamento e quali risultati fosse realistico attendersi.
C’era però un ulteriore elemento importante da considerare: i due denti più scuri erano denti non vitali. E i denti non vitali, per loro natura, non rispondono in modo completo allo sbiancamento esterno, perché la pigmentazione è interna.
Che cosa significa questo?
Che per ottenere un colore il più possibile uniforme, era necessario un protocollo specifico di sbiancamento interno.
Questa procedura clinica richiede:
• la preparazione accurata della camera pulpare;
• l’inserimento di un gel sbiancante all’interno del dente;
• applicazioni ripetute secondo la risposta cromatica ed il protocollo scelto.
Ovviamente l’aggiunta di questa procedura prevedeva un preventivo leggermente diverso.
Sabrina, non del tutto convinta di questa sequenza clinica e consapevole che evitando lo sbiancamento interno avrebbe anche risparmiato qualcosa, ha espresso il desiderio di iniziare con il solo trattamento domiciliare, vederne i risultati e poi in caso valutare quello interno.
Ho accolto questa scelta, pur spiegandole con trasparenza che non era possibile prevedere con assolutezza il risultato finale e che il percorso domiciliare, da solo, non poteva garantire la stessa uniformità cromatica.
Lei ha compreso perfettamente ogni passaggio, ogni possibilità e ogni limite, ed è proprio da questa consapevolezza condivisa che abbiamo iniziato il trattamento professionale domiciliare.
Ho realizzato mascherine individuali su misura. All’interno di queste mascherine è stato applicato un gel a base di perossido di carbamide, che agisce in modo graduale giorno dopo giorno, schiarendo progressivamente i denti.
In questo caso si trattava di uno sbiancamento selettivo, perché l’obiettivo principale era uniformare il più possibile. Per questo ho definito tempi di applicazione differenti: più lunghi sugli elementi più scuri, più brevi su quelli già chiari.
Per iniziare, ho rilevato il colore dei denti utilizzando lo spettrofotometro, strumento per me prezioso e indispensabile che consente una valutazione cromatica oggettiva e non influenzata dalle condizioni di luce.
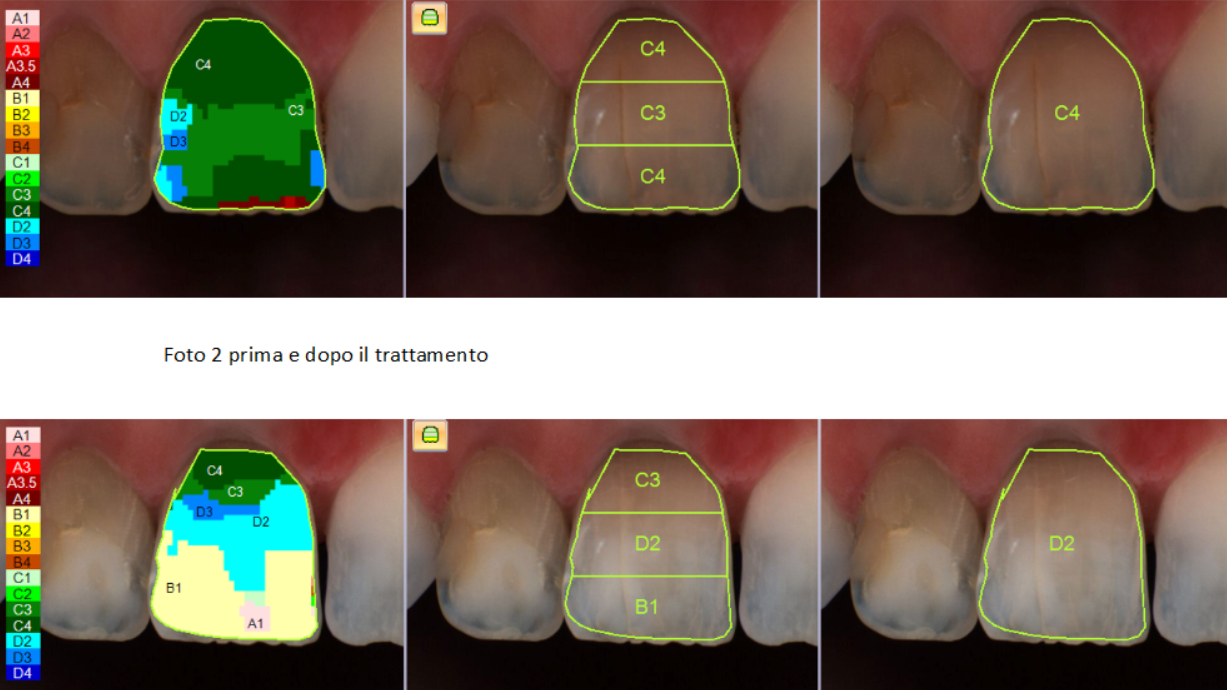
Il colore iniziale dei denti più scuri, quelli devitalizzati, era un C4. Secondo la scala colori utilizzata in odontoiatria, il numero 4 rappresenta un croma molto intenso e, infatti, otticamente il dente appariva molto scuro. Mentre il centrale non devitalizzato presentava un colore D2, un croma decisamente più chiaro.
Dopo 17 applicazioni, Sabrina indossava le mascherine con all’interno il prodotto durante la notte, i denti devitalizzati hanno raggiunto il colore D2 mentre il centrale non devitalizzato e gli altri denti hanno raggiunto un B1 con 10 applicazioni.
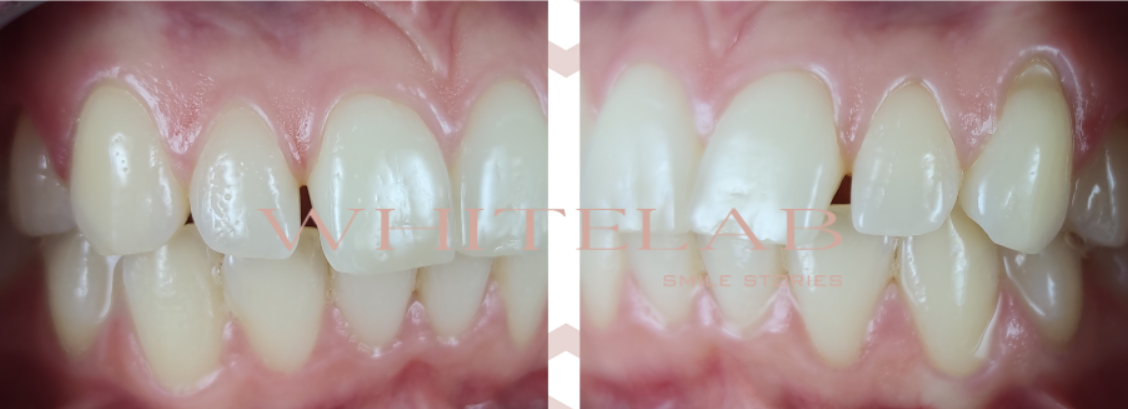
Nelle foto sotto si nota la sostanziale differenza cromatica prima e dopo il trattamento.
Mentre nelle foto sotto vediamo il risultato finale della linea del sorriso di Sabrina.
Il risultato ottenuto è stato superiore a qualsiasi aspettativa: sia dal mio punto di vista clinico, sia — soprattutto — dal punto di vista di Sabrina. Il suo sorriso è apparso da subito rinnovato, più luminoso, più coerente con il suo volto, e la sua soddisfazione è stata immediata.
È vero: permangono alcune zone leggermente più scure in prossimità del colletto, e per eliminarle del tutto sarà necessario, in futuro, ricorrere a protocolli più specifici.
Sabrina lo sa e ha già espresso il desiderio di riprendere il percorso quando le sarà possibile; nel frattempo si gode un sorriso decisamente diverso e migliore rispetto all’inizio.
Questo caso ricorda quanto sia fondamentale rispettare i tempi e le esigenze del paziente, offrendo sempre alternative valide e percorsi personalizzati capaci di migliorare concretamente la situazione dentale del paziente che, anche quando non raggiungono la perfezione clinica, possono comunque rappresentare un cambiamento reale, visibile e significativo.
Perché un bel sorriso non è solo frutto del colore, ma di una serie di aspetti che rendono armonico l’insieme.: la forma del dente, la sua posizione e soprattutto la qualità dello smalto.
P.S. l’occhio più attento noterà che su alcuni denti sono evidenti segni di demineralizzazione dello smalto. Questa condizione è stata da me gestita con protocolli remineralizzanti mirati, applicati sia prima che durante il trattamento sbiancante.
Sabrina ha risolto ciò che per lei era prioritario — l’aspetto estetico — e io ho avuto la possibilità di risolvere un altro aspetto per me fondamentale: la salute e la cura dello smalto.

da esantarelli | Nov 5, 2025 | News

Lei è Stefania,
Non ha mai avuto un buon rapporto con il suo sorriso: i denti grandi e sporgenti non le piacevano e gli spazi tra i laterali la infastidivano ancora di più.
Lei desiderava un sorriso più luminoso ed eliminare gli spazi laterali.
Non è stato possibile iniziare da subito con un trattamento mirato a donare luminosità e candore al sorriso perchè era presente una forte ipersensibilità che in alcuni momenti influenzava la sua qualità di vita.
Prima di pensare all’estetica, era quindi necessario eliminare l’ipersensibilità e rinforzare lo smalto che presentava dei segni evidenti di alterazione della sua struttura
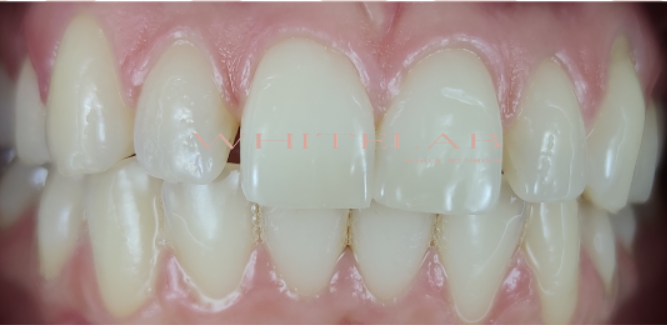
L’approccio scelto è stato un percorso combinato di REMINERALIZZAZIONE, SBIANCAMENTO DOMICILIARE e RESTAURI ESTETICI per rinnovare il sorriso e fare ritrovare sicurezza e benessere a Stefania.
Fase 1 – Rinforzare lo smalto con un protocollo remineralizzante e desensibilizzante
Abbiamo iniziato questa prima fase con l’utilizzo di prodotti a base di idrossiapatite e fosfato di calcio amorfo (ACP) utilizzati quotidianamente a casa.
Questi principi attivi, altamente affini alla struttura minerale dello smalto, agiscono riempiendo le micro-porosità e favorendo la deposizione di calcio e fosfato. Il risultato è una superficie più resistente agli stimoli e più stabile dal punto di vista biologico.
Dopo tre settimane l’ipersensibilità era un lontano ricordo e la superficie del dente liscia!
Fase 2 – Sbiancamento professionale domiciliare
Una volta raggiunto l’obiettivo della prima fase , abbiamo affrontato la questione estetica: un protocollo di sbiancamento.
Sono state realizzate mascherine individuali su misura e, indossate per dieci giorni durante la notte.
Il prodotto sbiancante utilizzato all’interno delle mascherine è stato un gel al 10% di perossido di carbamide.
Il cambiamento del colore è avvenuto in modo graduale e nel rispetto dei tessuti dentali. Il risultato è stato di un sorriso più luminoso e naturale.
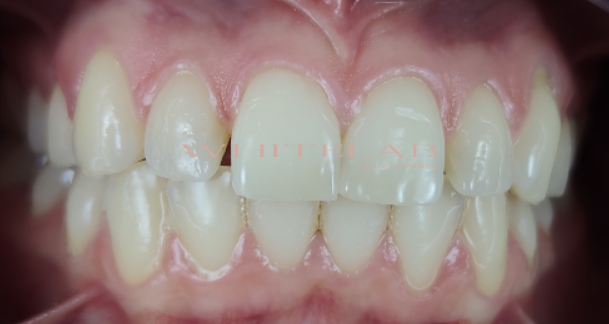

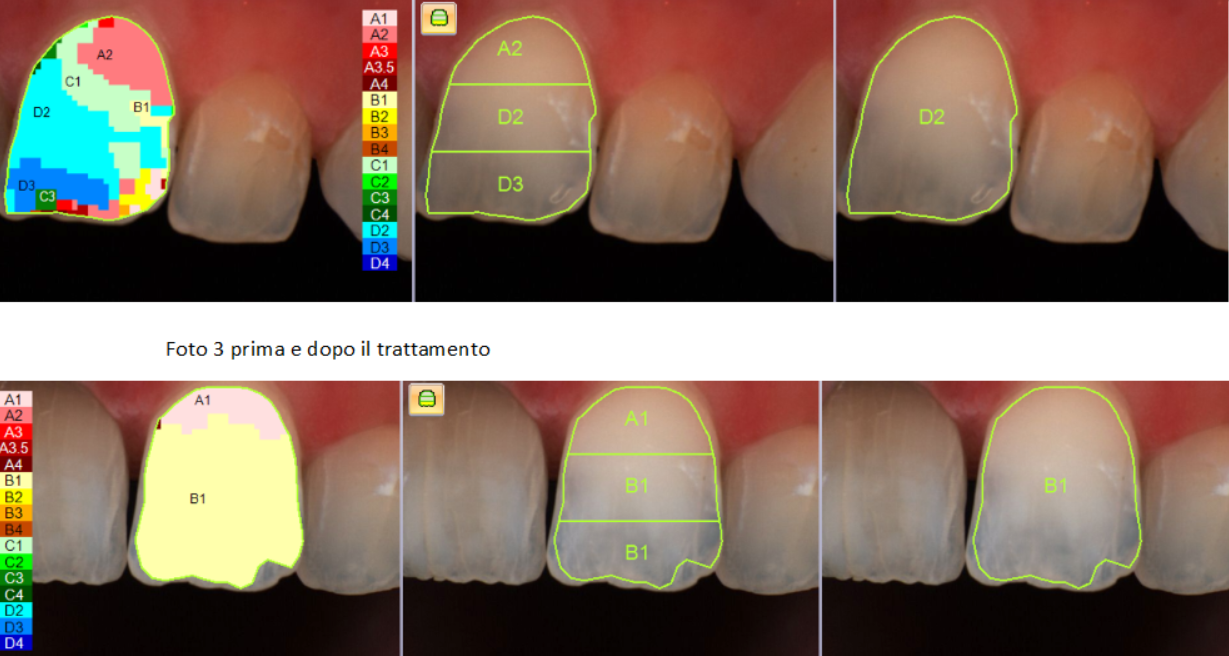
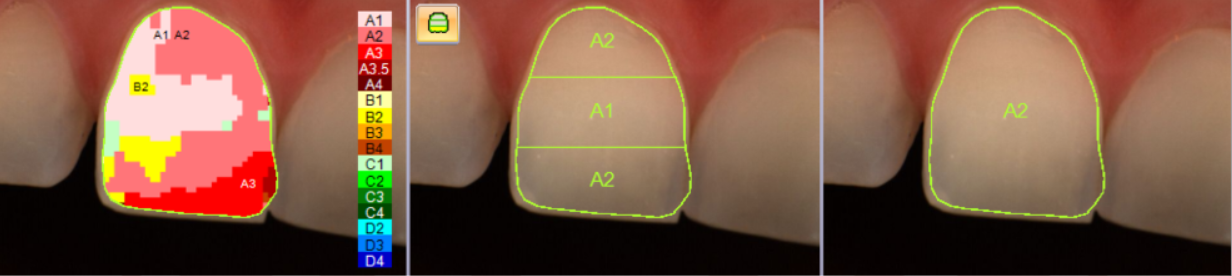
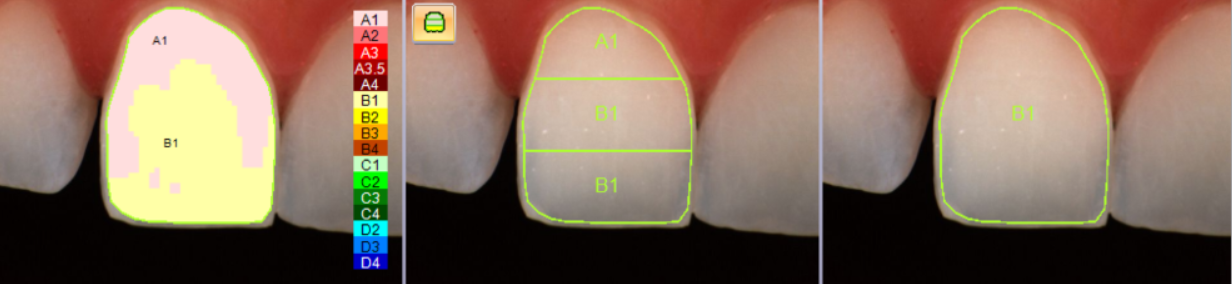
Per determinare il colore dei denti si utilizzano delle scale colori apposite, io utilizzo sempre anche uno spettrofotometro, strumento che permette la misurazione più precisa e oggettiva. Il colore prima del trattamento era un A2, dopo il trattamento un B1.
La differenza, visibile nell’immagine, mostra un evidente schiarimento dei tessuti dentinali con un risultato più bianco e luminoso.
Fase 3 – Armonizzazione estetica degli spazi
Dopo aver atteso le due settimane necessarie alla stabilizzazione del colore, siamo passata alla fase finale: restauri estetici per chiudere gli spazi tra i denti laterali.
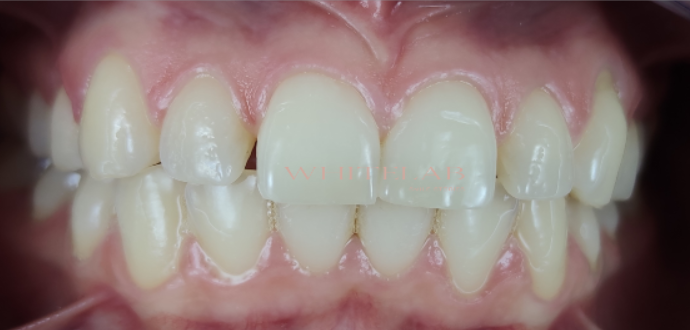
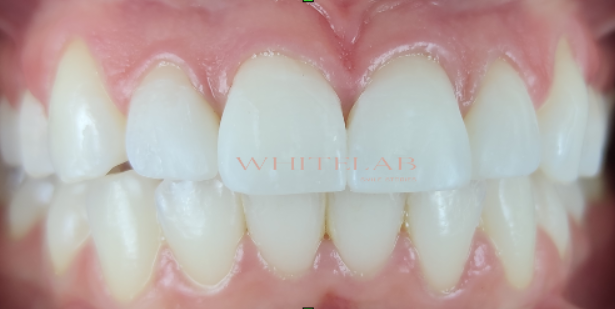
Questo ultimo passaggio ha completato il risultato: non solo denti più bianchi, ma anche un sorriso più equilibrato, proporzionato e coerente con il volto di Stefania.


Questo caso dimostra quanto sia fondamentale un approccio combinato, prima si valuta la struttura del dente scegliendo se necessario il protocollo remineralizzante, poi si lavora sull’estetica: è questo che rende il risultato stabile, naturale e davvero personalizzato.
Il risultato finale è la sintesi di un attento ascolto delle esigenze di Stefania, del rispetto della biologia e la scelta di protocolli efficaci.
Esattamente ciò che rende un trattamento estetico un percorso di valore.
da esantarelli | Set 2, 2025 | News
Quando una paziente entra in studio chiedendo se sia possibile scurire un dente, l’istinto clinico si ferma per un istante.
Non è la richiesta che ci si aspetta.
La maggior parte dei pazienti desidera denti più bianchi, un sorriso più luminoso, un effetto immediato.
Ma questa storia è diversa, e proprio per questo merita di essere raccontata.
La paziente presentava una marcata differenza cromatica tra incisivo centrale laterale e canino.
Dalla fotografia iniziale si evince chiaramente questa marcata differenza cromatica.
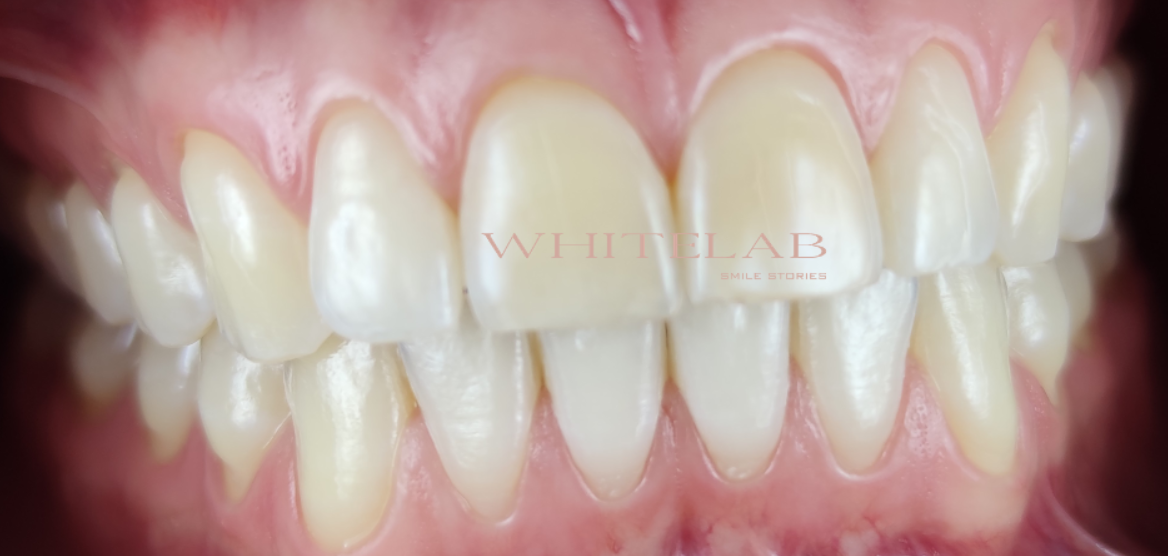
Il laterale appare visivamente più chiaro, ma ciò che permette di ottenere una conferma oggettiva e misurabile è l’utilizzo dello spettrofotometro.
Per me questo strumento rappresenta un supporto prezioso in tutti i casi in cui mi occupo dell’estetica dentale: mi fornisce un dato reale, non influenzato dalla luce ambientale o dalla percezione individuale, e soprattutto mi guida nel comprendere quando fermarmi per ottenere un risultato armonioso e naturale.
La rilevazione strumentale ha confermato quanto osservato clinicamente:
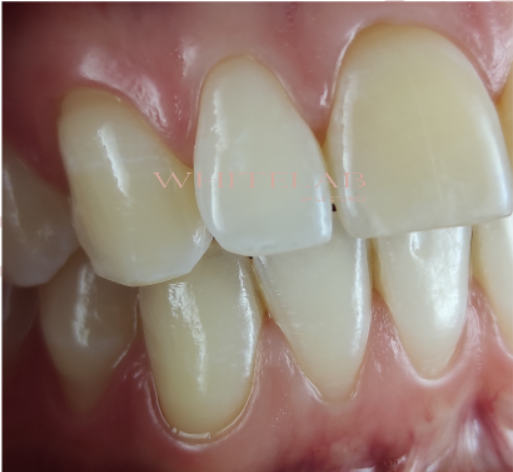
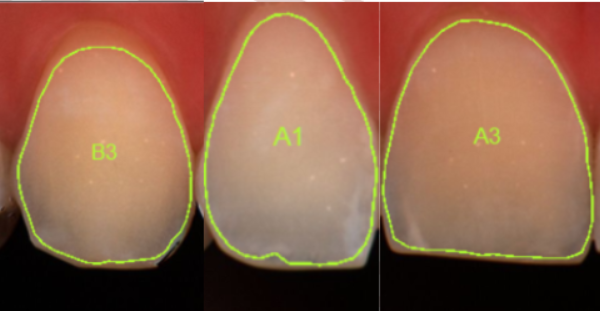
l’incisivo centrale e il canino presentavano un croma 3, un valore che, secondo le scale colore odontoiatriche, indica un’intensità cromatica elevata;
il laterale mostrava invece un croma 1, il più chiaro nelle scale colore di riferimento.
Questa differenza così marcata rendeva la richiesta della paziente — “scurire un dente” — non solo comprensibile, ma perfettamente sensata dal punto di vista estetico: era necessario uniformare i colori.
La soluzione più logica, dal punto di vista clinico, sarebbe stata uno sbiancamento dentale.
Tuttavia, alla mia proposta la risposta è stata immediata e decisa: «No, non voglio fare altri sbiancamenti».
Negli anni aveva già eseguito molte sedute ambulatoriali: trattamenti con lampade, laser… procedure rapide e intense che le davano un risultato iniziale.
Ma dopo pochi mesi tutto tornava come prima. Questo aveva generato sfiducia, delusione e un senso di rassegnazione.
A quel punto le ho proposto qualcosa di diverso: un trattamento domiciliare.
Un protocollo riconosciuto dalla letteratura per la sua stabilità nel tempo e per la capacità di ottenere un risultato naturale e duraturo, anche se con tempi più lunghi rispetto alle tecniche ambulatoriali.
Il punto chiave è proprio questo: oggi molti pazienti desiderano un risultato immediato, e spesso anche I professionisti preferiscono eseguire i trattamenti ambulatoriali.
Ma la scienza ci insegna che, nella maggior parte dei casi, la costanza di un trattamento domiciliare è ciò che davvero può cambiare la storia di un sorriso.
Nonostante inizialmente la paziente fosse scettica all’idea di affrontare un ennesimo trattamento sbiancante, anche per una questione economica, dopo aver investito negli anni in più protocolli ambulatoriali senza risultati duraturi , alla fine ha deciso di fidarsi accettando il protocollo domiciliare.
Per lei ho realizzato delle mascherine individuali su misura, all’interno delle quali avrebbe applicato un gel a base di perossido di carbamide, il principio attivo che la letteratura scientifica identifica come il più efficace e prevedibile nei trattamenti domiciliari.
La parte più importante, in questo caso, è stata la personalizzazione del protocollo. Non bastava schiarire: bisognava uniformare.
Per ottenere un risultato uniforme ho chiesto alla paziente di applicare il gel più a lungo sui denti più scuri, mentre sul laterale — già molto chiaro — il trattamento è stato eseguito per un numero di giorni inferiore.
Nelle foto sotto si documenta perfettamente questa differenza ed il colore finale ottenuto.
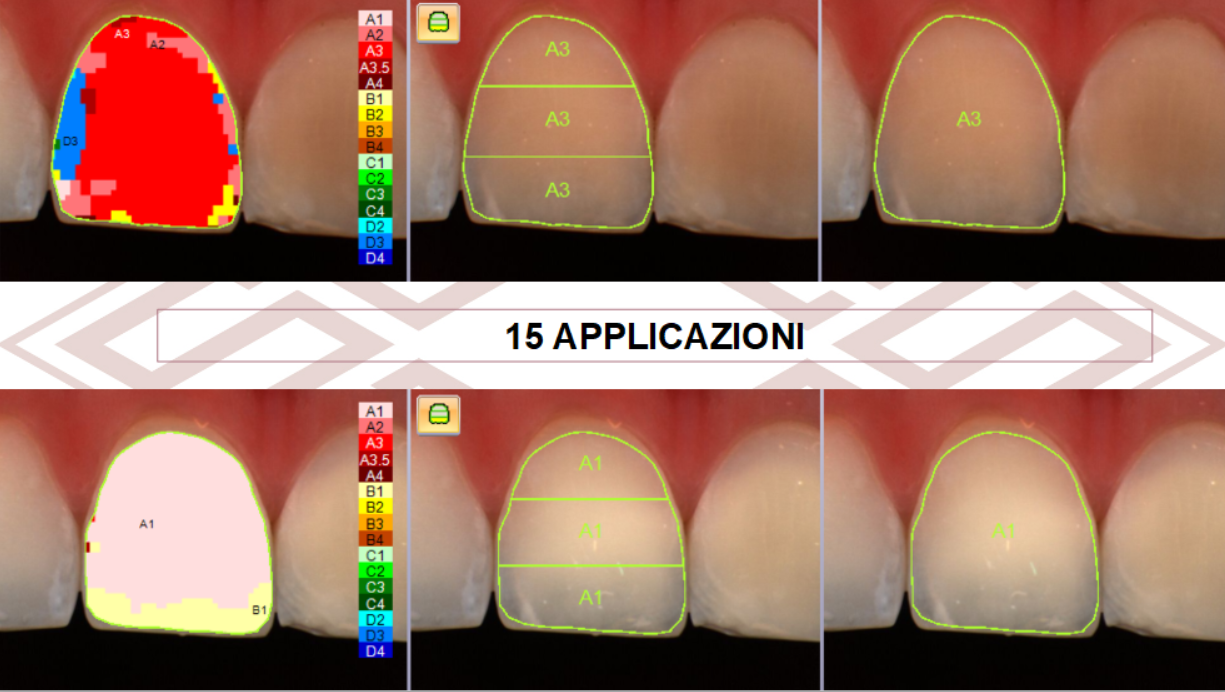
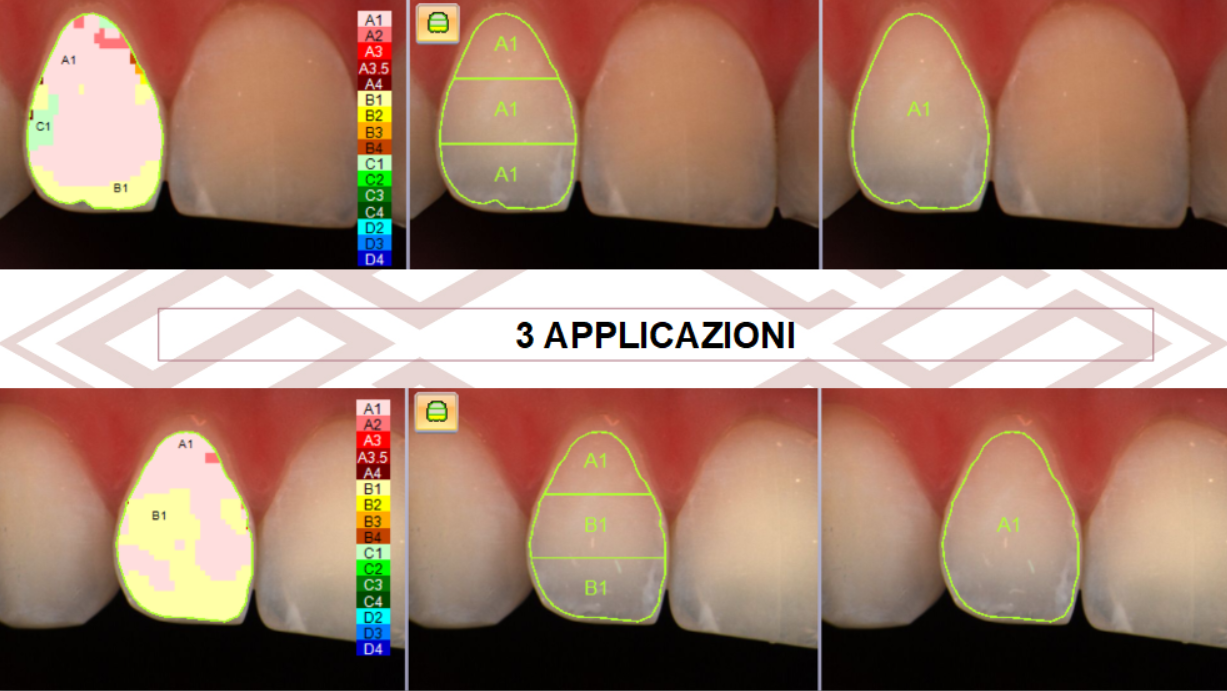
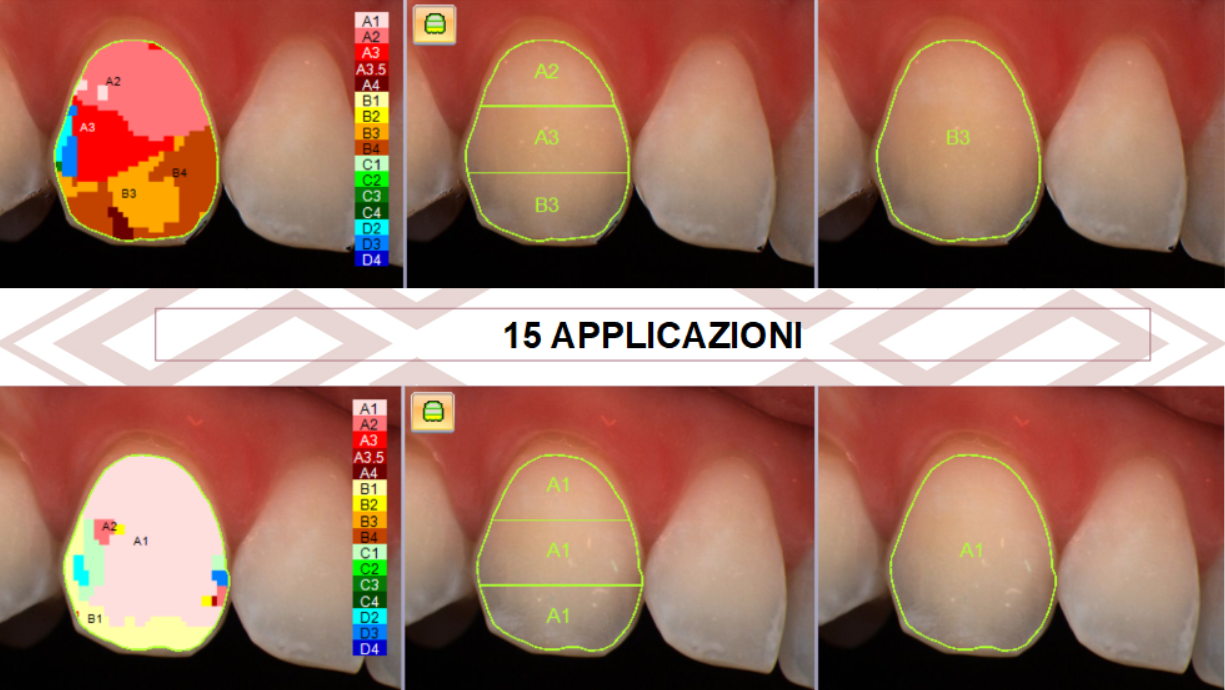
Il trattamento è durato quindici giorni, ma fin dalle prime applicazioni la paziente osservava un cambiamento graduale.
La differenza cromatica si è progressivamente attenuata fino a raggiungere un equilibrio che restituiva alla paziente un sorriso uniforme, luminoso e finalmente coerente con il suo obiettivo finale.

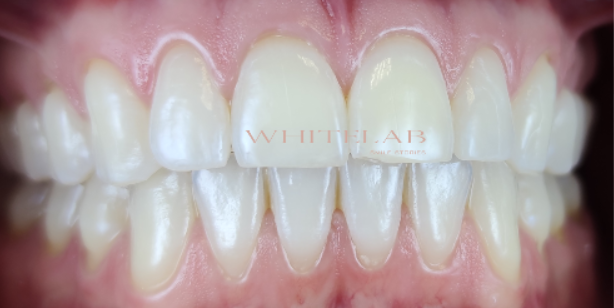
La cosa più bella è che questa paziente era convinta che l’unico modo per ottenere un colore uniforme fosse scurire il laterale, senza immaginare che esistesse invece un percorso capace di riportare tutti gli elementi a una tonalità armonica — e soprattutto di mantenerla nel tempo.
Oggi il risultato è stabile, grazie anche a protocolli che permettono di preservare il colore raggiunto fin dall’inizio.
Ed è proprio qui che il trattamento domiciliare mostra tutta la sua forza: la possibilità di adattare tempi e risposta cromatica con una gradualità che nessun trattamento rapido in studio può garantire.





































